Comprendiendo la Claudicación Intermitente
La claudicación intermitente es un síntoma doloroso que se presenta principalmente durante el ejercicio. Este dolor ocurre debido a una restricción en el flujo sanguíneo hacia las piernas, causado a menudo por la enfermedad arterial periférica. En Cardiovascular Lucio Sartor, entendemos la importancia de un diagnóstico temprano y un tratamiento adecuado para esta condición.
Causas de la Claudicación Intermitente
Las causas más comunes de la claudicación intermitente incluyen la acumulación de placa en las arterias, que se conoce como aterosclerosis. Factores de riesgo como la diabetes, hipertensión, colesterol alto y el tabaquismo pueden contribuir al desarrollo de esta patología. Identificar estos factores es esencial para poder tratar y prevenir el dolor en el futuro.
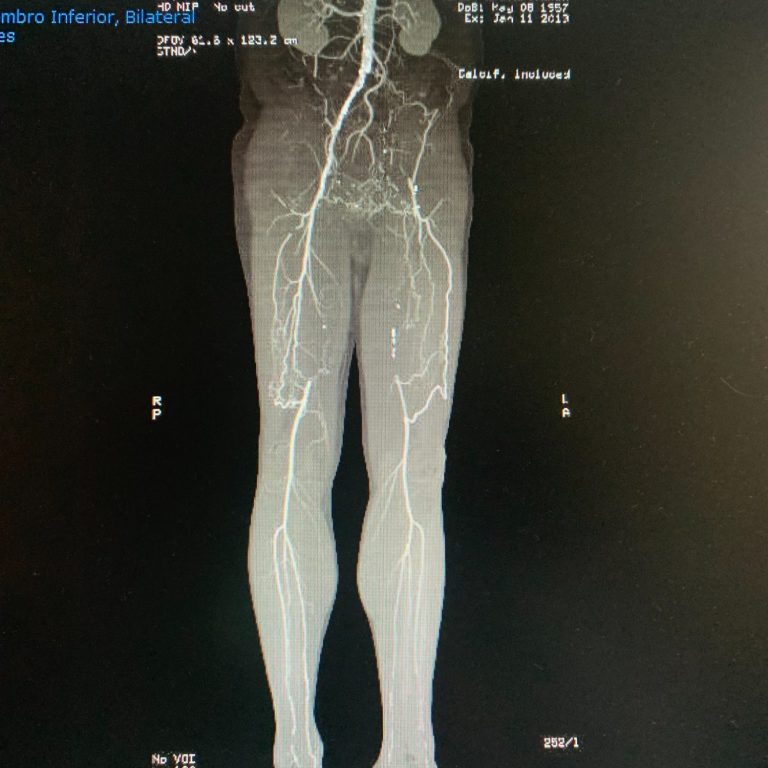
Beneficios de la Revascularización Arterial
La revascularización arterial es un enfoque que puede proporcionar un alivio significativo para aquellos afectados por claudicación intermitente. Esta técnica puede ayudar a mejorar no solo el flujo sanguíneo, sino también la capacidad del paciente para realizar actividades diarias sin molestias. Es clave priorizar la salud cardiovascular a través de soluciones personalizadas y actuar lo antes posible.
Técnicas de Bypass Arterial para el Manejo de la Claudicación Intermitente
Cuanto antes se resuelva, más beneficioso será.
La claudicación intermitente es un síntoma común de la enfermedad arterial periférica (EAP) en el que el flujo sanguíneo insuficiente a las extremidades, típicamente los miembros inferiores, genera dolor muscular durante la actividad física que se alivia en reposo. En casos avanzados o cuando los tratamientos conservadores y endovasculares fallan, el bypass arterial es una opción quirúrgica clave para restaurar la perfusión y mejorar la calidad de vida del paciente.
Este informe aborda las principales técnicas de bypass arterial disponibles para el manejo de la claudicación intermitente, sus indicaciones, beneficios, limitaciones y factores clave para el éxito del tratamiento.
1. Objetivo del bypass arterial
El bypass arterial busca restaurar el flujo sanguíneo distal a una oclusión arterial significativa. Al crear una nueva vía de circulación, se alivian los síntomas de isquemia y se reduce el riesgo de complicaciones severas como úlceras, gangrena o amputación.
2. Técnicas principales de bypass arterial
a. Bypass aorto-bifemoral
• Indicación principal:
Enfermedad oclusiva aortoilíaca grave (síndrome de Leriche) que no responde a angioplastia ni otros tratamientos endovasculares.
• Técnica quirúrgica:
Se realiza una anastomosis proximal en la aorta infrarrenal y dos anastomosis distales en las arterias femorales comunes utilizando un injerto protésico bifurcado (generalmente de Dacron).
• Beneficios:
• Alta tasa de permeabilidad a largo plazo (>90% a 5 años).
• Mejora significativa en el índice tobillo-brazo (ITB) y en los síntomas de claudicación.
• Limitaciones:
• Procedimiento invasivo con riesgos asociados, como infecciones de injerto, isquemia intestinal y disfunción sexual.
• Requiere buena reserva funcional en pacientes debido al riesgo quirúrgico elevado.
b. Bypass femoro-poplíteo
• Indicación principal:
Oclusión de la arteria femoral superficial que afecta el flujo hacia la arteria poplítea o las arterias infrapoplíteas.
• Técnica quirúrgica:
• Injerto autólogo (vena safena interna): Es el estándar de oro para esta técnica debido a su excelente permeabilidad y baja tasa de complicaciones.
• Injerto protésico (PTFE): Se utiliza cuando la vena safena no está disponible o no es adecuada.
• Beneficios:
• Alta tasa de éxito en pacientes seleccionados.
• Permite restaurar la función ambulatoria y mejorar la calidad de vida.
• Limitaciones:
• Menor permeabilidad en bypasses realizados con injertos protésicos, especialmente cuando la anastomosis es distal a la rodilla.
c. Bypass femoro-distal o infrainguinal
• Indicación principal:
Isquemia crítica o claudicación severa en pacientes con enfermedad oclusiva infrapoplítea.
• Técnica quirúrgica:
La vena safena interna es la preferida para crear un bypass hacia una arteria distal como la tibial anterior, tibial posterior o peronea.
• Beneficios:
• Mejora significativa de la perfusión tisular en casos de isquemia crítica.
• Reduce el riesgo de amputación mayor.
• Limitaciones:
• Permeabilidad limitada en comparación con bypasses más proximales.
• Requiere mayor experiencia quirúrgica y evaluación precisa del lecho arterial distal.
d. Bypass axilo-femoral
• Indicación principal:
Oclusión aortoilíaca grave en pacientes no candidatos a cirugía abierta por alto riesgo quirúrgico o comorbilidades significativas.
• Técnica quirúrgica:
Se conecta la arteria axilar a la arteria femoral común mediante un injerto protésico.
• Beneficios:
• Menor invasividad en comparación con el bypass aorto-bifemoral.
• Útil en pacientes con contraindicación para cirugía aórtica.
• Limitaciones:
• Permeabilidad inferior a la del bypass aorto-bifemoral.
• Riesgo de infecciones debido a la proximidad del injerto a la piel.
3. Beneficios del bypass arterial en la claudicación intermitente
a. Alivio de los síntomas
• Reducción significativa del dolor durante la marcha, mejorando la capacidad funcional y la calidad de vida del paciente.
b. Mejora de la perfusión distal
• Incremento en la oxigenación de los tejidos, lo que reduce el riesgo de úlceras isquémicas y otras complicaciones relacionadas con la EAP.
c. Permeabilidad a largo plazo
• Las técnicas con injertos autólogos, como la vena safena interna, presentan tasas de permeabilidad superiores al 70-80% a 5 años, asegurando un beneficio duradero.
4. Limitaciones y complicaciones
• Infección del injerto: Especialmente en procedimientos que utilizan materiales protésicos.
• Trombosis del bypass: Es la principal causa de fallo del injerto, especialmente en injertos protésicos y bypasses infrainguinales.
• Riesgo quirúrgico: La cirugía abierta presenta mayor riesgo de complicaciones cardiovasculares, infecciosas y pulmonares en comparación con las técnicas endovasculares.
• Reintervenciones: Algunos pacientes pueden requerir procedimientos adicionales para mantener la permeabilidad del injerto o tratar complicaciones.
5. Factores determinantes para el éxito del bypass arterial
1. Selección adecuada del paciente:
Evaluar la extensión de la enfermedad arterial, las comorbilidades y la expectativa de vida.
2. Elección del injerto:
Siempre que sea posible, se debe utilizar la vena safena interna debido a su alta durabilidad.
3. Optimización preoperatoria:
Control riguroso de factores de riesgo, como diabetes, hipertensión, dislipidemia y tabaquismo.
4. Seguimiento postoperatorio:
• Uso de anticoagulación o antiagregación plaquetaria para prevenir trombosis del injerto.
• Monitoreo regular mediante estudios de imagen, como ultrasonido Doppler, para evaluar la permeabilidad del injerto.
6. Alternativas al bypass arterial
En pacientes con claudicación intermitente, se debe considerar el uso de técnicas menos invasivas como:
• Angioplastia transluminal percutánea (ATP): Ideal para lesiones focales o estenosis cortas.
• Terapias médicas: Vasodilatadores, antiagregantes plaquetarios y reentrenamiento físico supervisado.
Sin embargo, el bypass arterial sigue siendo la mejor opción en pacientes con oclusiones extensas o enfermedad multisegmentaria que no responden a las estrategias menos invasivas.
7. Conclusión
El bypass arterial es una técnica quirúrgica altamente efectiva para el manejo de la claudicación intermitente y otras manifestaciones avanzadas de la EAP. Con una adecuada selección del paciente, el uso de injertos autólogos y un manejo perioperatorio integral, el bypass arterial puede ofrecer resultados duraderos y mejorar significativamente la calidad de vida de los pacientes. Aunque es una intervención mayor, sus beneficios en términos de alivio sintomático y prevención de complicaciones severas hacen que sea una herramienta fundamental en el arsenal terapéutico contra la EAP.
©Derechos de autor. Todos los derechos reservados.
Necesitamos su consentimiento para cargar las traducciones
Utilizamos un servicio de terceros para traducir el contenido del sitio web que puede recopilar datos sobre su actividad. Por favor revise los detalles en la política de privacidad y acepte el servicio para ver las traducciones.
